Introducción.
En 1991 el US Public Healt Service (1) publicó unos objetivos sanitarios con la intención de ofrecer un armazón que permitiera la identificación de los problemas sanitarios y planificar la forma de mejorarlos. Entre estos problemas se encontraba el tabaco y sus efectos, además, en él, se impulsaba a tratar de conseguir una generación sin tabaco en el año 2000. Es obvio que no se han alcanzado los objetivos anteriormente referidos, puesto que aún objetivándose un descenso en la incidencia de tabaquismo en la población adulta (2,3), los jóvenes continúan incorporándose al consumo del tabaco, probablemente dadas las características propias de su edad, consistente en la necesidad de experimentación sobre todo en cuanto se refiere a las situaciones de riesgo o de prohibición, desafiando a las normas impuestas.
Por otra parte, aunque asistimos a un incremento en el número de campañas contra el consumo del tabaco, así como a un tímido aumento en la ejecución de la normativa vigente, estas actuaciones son puntuales. Asimismo, nos enfrentamos a una situación contradictoria en la que los gobiernos, que son los promotores de esta propaganda, se hallan implicados económicamente en el consumo de tabaco, al obtener de ello cuantiosos ingresos.
Trataré de hacer una revisión de la situación y crear una motivación firme al colectivo de médicos y en particular de los pediatras, para implicarnos en el ambicioso proyecto de lograr una generación sin tabaco.
El tabaquismo es una adicción producida por el consumo regular de tabaco, siendo además uno de los principales problemas sanitarios en el mundo occidental. Las evidencias científicas que relacionan el tabaquismo con numerosas enfermedades son hoy indiscutibles, observándose que el 90-95% de los fallecimientos por cáncer de pulmón, el 90% de las muertes por bronquitis crónica y enfisema y el 25% de las que se producen por enfermedades cardiovasculares, se deben al tabaquismo (4). Aunque el cáncer de pulmón ocupa el primer lugar, no hay que olvidar otras patologías cancerígenas, como el cáncer de boca, labio, laringe, esófago, y otras neoplasias a distancia como la de cérvix uterino, existiendo menos evidencia para el de vejiga, mama, estómago, cerebro, sistema hematopoyético y linfático (4,5,6). También se atribuyen al tabaquismo, tanto activo como pasivo, otras enfermedades respiratorias de los tractos superior e inferior, complicaciones en el embarazo (abortos espontáneos, aumento de la mortalidad perinatal, alteraciones en el crecimiento fetal, malformaciones congénitas en relación a defectos de cierre del tubo neural (7,8).
¿Cómo actuar?
El médico, y en particular el pediatra, no solamente debe conocer los efectos perjudiciales que produce el tabaco, sino también tener presente la captación y el diagnóstico de los fumadores para que con el conocimiento de diferentes modalidades terapéuticas, poder actuar sobre el fumador con medidas de prevención.
Sin duda, aunque hoy en día es cada vez mayor el número de médicos que se ha concienciado con el problema, en un reciente trabajo realizado por nuestro grupo (9), observamos que, a pesar de que el 97.8% de los adolescentes encuestados tenían conocimiento de los efectos perjudiciales del tabaco, solo el 6.6% de ellos habían recibido información, de los peligros del tabaquismo, a través de su médico; la mayoría de estos jóvenes (73.1%) referían que dicha información la recibían de los medios de comunicación (prensa, TV, e incluso de las cajetillas de cigarrillos que ya fumaban) (Fig. 1).
Los pediatras tenemos un amplio campo de actuación sobre el tabaquismo en la infancia. Desde el inicio de la gestación, conjuntamente con los ginecólogos y con los Centros de seguimiento de la mujer embarazada, realizando medidas de protección al feto, potencialmente fumador pasivo de sus padres, pasando posteriormente por el periodo de la primera infancia, donde asistimos a una actitud relajada de los padres fumadores, creando un ambiente de tabaquismo en el entorno del niño. Y finalmente, en años posteriores, la actuación pediátrica debe ir encaminada a la realización de campañas para evitar el contacto con el tabaco de nuestros jóvenes. En aquellas situaciones en las que se ha iniciado el hábito tabáquico en la adolescencia, debemos promover mecanismos que motiven su abandono, que en esta época es muy escaso (3.6% de adolescentes ex-fumadores) (9), necesitando de la colaboración de otros equipos que potencien el abandono definitivo.
Actuación del pediatra en el periodo perinatal.
En el periodo perinatal, nuestra actuación conjuntamente con el equipo de ginecología, sería de una intervención mínima, permitiendo una información clara y fiel de los riesgos que para el feto supone un ambiente de tabaco de sus padres (fundamentalmente del tabaquismo materno), haciendo hincapié en los efectos intrauterinos o prenatales, donde los diferentes trabajos refieren alteraciones del crecimiento fetal, incluyendo bajo peso al nacimiento, retraso del crecimiento intrauterino y prematuridad (5,6). No olvidando que además, la frecuencia de abortos espontáneos en el grupo de madres fumadoras es 27% mayor que la de las madres no fumadoras (7). Asimismo, alrededor del 10% de la mortalidad perinatal está relacionada con el tabaquismo materno. Y por último, destacar que algunos autores sugieren una posible relación entre el tabaquismo activo materno y la presencia de malformaciones congénitas (defectos de cierre del tubo neural, malformaciones urogenitales y cardiovasculares, así como defectos de cierre labiales) (8).
Actuación del pediatra durante la infancia.
Es el período en el cual entramos con una actuación directa sobre la familia del niño, en primer lugar estimulando la protección del recién nacido, donde en muchas ocasiones, la madre fumadora que ha logrado superar una gestación sin tabaco, se incorpora de nuevo a su antiguo hábito.
Observamos en esta etapa, como los padres fumadores crean un ambiente de tabaquismo en el entorno del niño, ejerciendo una influencia sobre sus hijos, que por un lado consiste en una exposición de forma continuada al humo del tabaco, convirtiéndolos en fumadores pasivos, y por otra parte, induciéndolos a ser futuros fumadores al servirles de modelo a seguir.
En un reciente trabajo practicado por nuestro grupo, observamos elevados niveles de cotinina (principal metabolito de la nicotina) en la saliva (RIA) (10) de los niños fumadores pasivos de sus padres, siendo expuestos a una media de 16.17 cig./día dentro de la vivienda, existiendo una diferencia muy significativa con el grupo de niños no expuestos al humo del tabaco (Fig.2). Se observó asimismo una relación significativa del nivel de cotinina del niño, con el hábito de fumar de la madre. Y además el grado de exposición, referido al número de cigarrillos al que era sometido el niño, conlleva un mayor nivel de cotinina en la saliva (10). Por todo ello, se producen alteraciones en el desarrollo pulmonar provocando aumento de la patología respiratoria y síndrome de muerte súbita del lactante (11).
En relación con la patología pulmonar se ha demostrado que en los niños fumadores pasivos, existe una mayor incidencia de infecciones respiratorias de vías bajas (IRI) y de tos habitual (12,13). Además, estas IRI de repetición en la infancia y adolescencia se ha relacionado con el desarrollo de la EPOC del adulto (14). Asimismo, se ha demostrado que la exposición pasiva al humo del tabaco en niños, se asocia a un aumento del riesgo de desarrollar una tuberculosis pulmonar inmediatamente después de la infección (15).
Por otra parte, estudios de función pulmonar en niños fumadores pasivos se observan una afectación de dicha función, tanto en el niño sano como asmático, producido por el hábito tabáquico de sus padres (16). Debemos pues de incidir en los padres fumadores, sobre el riesgo crónico de patología respiratoria al que están sometiendo a sus hijos exponiéndolos al humo del tabaco.
Por todo ello, nuestra intervención en esta época de la vida, debe ser concisa y firme, estableciéndola desde nuestra primera consulta con el paciente, por lo que en su historia clínica debe quedar reflejado tanto el hábito tabáquico de los padres, como nuestra actitud informativa a los mismos.
Actuación del pediatra en la adolescencia.
Cuando se llega a la pre-adolescencia y adolescencia, ya se tienen elaborados, por parte del niño, los modelos de conducta a seguir, y se puede apreciar como en aquellos que conviven con fumadores en la familia (padre, madre, hermanos), la incidencia de tabaquismo activo en la adolescencia es superior que cuando los padres no son fumadores, y además si el número de familiares fumadores dentro del domicilio es elevado, se incrementa asimismo el hábito tabáquico del adolescente (9).
De este modo, el adulto fumador y la propaganda atractiva que favorecen el consumo de tabaco, logran que en la adolescencia se alcance una incidencia de fumadores que oscila entre un 14% a un 32.3% según las diferentes encuestas (9,17,18,19). Estas diferencias se deben a que los distintos trabajos están realizados en poblaciones de adolescentes de diversas edades, en las que el modo de considerar al adolescente fumador varía entre unos y otros estudios, ya que no se contempla en muchas ocasiones la intensidad del hábito, es decir, si es fumador habitual (1 o más cig./día) o esporádico (1 cig./sem) según la ATS (20), variando por lo tanto, la incidencia de la población estudiada. En nuestro trabajo obtuvimos una incidencia de fumadores habituales del 26.5% y de fumadores esporádicos del 11%, encontrando un predominio significativo en el sexo femenino (9). Asimismo observamos una disminución en la edad de inicio del hábito, así como un aumento en la intensidad del consumo en relación con la edad (fuman más cantidad y se incorporan mayor número de adolescentes al hábito a medida que aumenta su edad) (Fig.3).
No olvidemos que previamente a la adquisición del hábito de fumar, son numerosos los adolescentes que experimentan con el cigarrillo, a modo de curiosidad o por influencia de sus amigos, desde temprana edad que oscilan entre los 7 a 16 años (Media:12.79 a) sin que se aprecie por ello diferencia entre los sexos, ni con el posterior hábito tabáquico que el adolescente pueda adquirir.
No debemos menospreciar tampoco la asociación del tabaquismo con otros hábitos tóxicos (alcohol, drogas), hacia los cuales el adolescente también se siente atraído y así podemos observar en numerosos estudios, la relación existente entre hábito tabáquico y consumo de alcohol y otras drogas, siendo el cigarrillo vehículo importante para el ingreso de la droga en las vías respiratorias, asociándolo muchas veces a la ingesta de alcohol de diferente graduación. Por lo tanto, el hábito tabáquico una puerta de entrada para el consumo de alcohol y otras drogas (9).
En la adolescencia, al igual que en edades más tempranas de la vida, los fumadores pasivos se ven afectados por los efectos perjudiciales del tabaco, con afecciones respiratorias de las vías bajas. Pero es en esta etapa, cuando el adolescente se pone en contacto con el humo del tabaco de forma habitual, cuando a pesar de tener una vida tabáquica corta, los efectos perjudiciales del tabaco se hacen palpables. Hemos observado una mayor incidencia de catarros de vías altas de repetición, de infecciones respiratorias de vías bajas, broncoespasmo al ejercicio y tos crónica en estos adolescentes fumadores (21). Con respecto al efecto del hábito de fumar y su relación con el asma, existe controversia al respecto, ya que mientras hay autores que refieren un aumento en la incidencia de la misma en la población adolescente fumadora, otros refieren que el hábito tabáquico influye más en la evolución desfavorable del asma, que en el aumento de su incidencia (22).
El estudio de las repercusiones del hábito de fumar sobre la función pulmonar en los adolescentes, ha adquirido en los últimos años un interés creciente. Hemos llevado a cabo un trabajo reciente en el que tratamos de determinar el grado de afectación de la función pulmonar en los adolescentes fumadores habituales, y a pesar de que estos jóvenes son fumadores de un corto periodo de tiempo (Media 2.2 años ± 1.37), observamos que presentan un descenso de la capacidad vital forzada (FVC), del volumen espiratorio forzado en el primer segundo (FEV1), de la relación entre el FEV1/FVC, del pico flujo espiratorio (PEF) y del flujo espiratorio forzado entre el 25%-75% (FEF 25%-75%) con respecto a los no expuestos al humo del tabaco. Además, en el grupo de adolescentes fumadores habituales, a igual consumo de tabaco, las mujeres presentan un mayor deterioro de la función pulmonar con respecto a los varones.
Finalmente, el consumo de tabaco es un factor de riesgo cardiovascular produciendo ateroesclerosis, alteraciones de la función de la pared arterial, de los niveles séricos de colesterol y de la composición de lipoproteinas (23,24,25). Los fumadores activos presentan un riesgo del 70% mayor que los no fumadores para desarrollar estas patologías, y los fumadores pasivos el riesgo es del 20% superior a los no expuestos al humo del tabaco (5,6). Los pediatras debemos conocer estos factores de riesgo para tratar de modificarlos.
Tratamiento del tabaquismo en los jóvenes.
Los factores que influyen en el inicio del tabaquismo (familiares y sociales) son diferentes a los que posteriormente mantendrán el hábito tabáquico, siendo en este caso la dependencia nicotínica la que juega un papel fundamental, asociada también a factores psicosociales, por lo que se deberá tener esto en cuenta cuando se planifique un programa de prevención y de cesación tabáquica. Por ello, en una fase previa al tratamiento, es importante conocer el grado de dependencia nicotínica del joven, para lo cual existe el test de Fagerström (Tabla I). Es un test sencillo que consta de ocho preguntas, con una valoración puntual de cada una de ellas; si el paciente tiene una dependencia moderada no supera el seis de puntuación, y si la dependencia es severa o alta, la puntuación es superior a seis. La simplicidad del test nos permite hacer una rápida valoración del fumador.
Las diferentes fases para el tratamiento de deshabituación tabáquica, deben seguirse progresivamente para lograr obtener unos buenos resultados.
En una primera fase o etapa del conocimiento, la información del adolescente va dirigida a explicarle los efectos perjudiciales del tabaco, así como la composición del cigarrillo.
Una segunda etapa, consiste en la valoración de la actitud del fumador frente al tabaco, de este modo podremos conocer las barreras que el joven tiene para al abandono del hábito.
La tercera etapa es de ayuda al fumador brindándole apoyo psicológico, dándole información escrita (guías, folletos etc.) que faciliten el cambio de conducta, así como proporcionándole tratamiento farmacológico si lo requiere, según el grado de dependencia nicotínica.
El cuarto nivel es de refuerzo del comportamiento, tratando de incentivar al joven para que continúe manteniendo la situación de exfumador ya lograda.
Conclusión.
Durante el primer periodo de la infancia es prioritaria la protección del niño como fumador pasivo, Nuestro mecanismo de actuación irá dirigido en primer lugar a los padres fumadores, informándoles de los peligros que ocasionan sobre la salud de sus hijos, así como el efecto inductor sobre su posterior hábito tabáquico, aconsejándoles la necesidad de dejar de fumar al menos dentro del domicilio; en segundo lugar, debemos insistir ante las autoridades sanitarias, de los riesgos anteriormente referidos, interviniendo en programas de información-prevención y control de la publicidad que hace atractivo el hábito de fumar.
En el periodo de la preadolescencia y adolescencia, las acciones preventivas han de dirigirse a los jóvenes, y nosotros debemos pasar de ser médicos expectantes, a ser médicos intervencionistas, que aporten la información y actuación necesarias para evitar la introducción en el hábito tabáquico, y si ya el adolescente es un fumador, debemos de ser capaces de aportar formas de intervención que logren el abandono del tabaquismo y posterior mantenimiento de la abstinencia del mismo.
Bibliografía
1. Healthy People 2000: National Health Promotion and Disease Prevention Objetives. Washington, CD, US Departmen of Public Health and Human Services, 1991.
2 Indicadores de Salud Madrid: Ministerio de Sanidad y Consumo,1993.
3 Pardell H. Saltó E. Tresserras R. Juncà S, Fernández E, Vicente R, et al. La evolución del hábito tabáquico en Cataluña. Med Clin 1997; 109:125-129.
4 Organización Mundial de la Salud. Boletín informativo, 1993; 7-8.
5 Environmental Protection Agency (EPA). Respiratory Health Effects of Passive Smoking: Lung Cancer and other Disirders. Washington, CD. EPA/600/6-90/006 F, 1992.
6 California Environmental Protection Agency (CEPA). Health Effects of Exposure to Environmental Tobacco smoke. Office of Environmental Health Hazard Assessment. Sacramento, CA.CEPA,1997.
7 Windham GC, Swan SH, Fenster L. Parental cigarette smoking and the risk of spontaneous abortion. Am J Epidemiol 1992; 135: 1394- 1403.
8 Zhang J, Savitz DA, Schwingl P, Cai WW. A casa control study of paternal smoking and birth defects. Int J Epidemiol 1992; 21: 273-278.
9 Suárez López de Vergara RG, Galván Fernández C, Oliva Hernández C y Doménech Martínez E. Adolescentes y hábitos tóxicos (tabaco, alcohol y drogas). Rev Esp Ped 1999; 55(6): 509-514.
10 Suárez López de Vergara RG, Galván Fernández C, Oliva Hernández C, Doménech Martínes E y Barroso Guerrero F.. Exposición al tabaco y niveles de cotinina en el niño. Rev Clin Esp 1999; 199: 362-365.
11 Blair PS, Fleming PJ, Bensley D. Smoking and the sudden infant death syndrome: result from 1993-5 case-control study for confidential inquiry into stillbirths and deaths in infancy. BMJ 1996; 313: 195-198.
12 Galván Fernández C, Díaz Gómez NM, Suárez López de Vergara RG. Exposición al tabaco y patología respiratoria en la infancia. Rev Esp Ped 1999; 55(4): 323-327.
13 Sanz Ortega J, Martorell Aragonés A, Álvarez Ángel V Bermudez Edo JD, Saiz Rodríguez R, Fuertes Fortea A et al. Estudio epidemiológico de los factores de riesgo asociados con el desarrollo de patología respiratoria en la población infantil. An Esp Pediat 1990; 32, 5: 389-398.
14 Voter KZ, Henry MM, Stewart PW, Henderson FW. Lower respiratiry illness in early childhood and lung function and bronchial reactivity in adolescents males. Am Rev Resp Dis 1988; 137: 302-307.
15 Altet MN, Alcaide J, Plano P, Taberner JL, Saltó E, Folquera LI. Passive smoking and risk of pulmonary tuberculosis in children immediately following infection. Acase-control study. Tubercle and lung Disease 1996; 77: 537-544.
16 Callén Blecua M, González Pérez-Yarza E, Garmendia Iglesias A, Mintegui Aramburu J, Emparanza Knörr JI. Efectos del tabaquismo pasivo sobre la función pulmonar del niño asmático. An Esp Pediatr 1997; 47: 383-388.
17 Twonsend J, Wilkes H, Haines A. Adolescent smokers seen in general practice: Health, lifestyle, physycal measurements, and response to antismoking advice. BMJ 1991; 300: 947-950.
18 Gascón Jiménez FJ, Jurado Porcel A, Navarro Gochicoa B, Garcón Jiménez JA, Romano Lezcano A. Consumo de tabaco entre escolares de EGB y su relación con el entorno. An Esp Pediatr 1999; 50: 451-454.
19 Campins Martí M, Gasch Blasi J, Hereu Boher P, Rosselló Urgel J, Vaqué Rafart J. Consumo y actitudes de los adolescentes frente a sustancias adictivas: Encuesta de prevalencia. An Esp Pediatr 1996; 45: 475-478.
20 Ferris BJ. Epidemiology standarization project. Am Rev Respir Dis 1978; 111:36-47.
21 Galván Fernández C, Súarez López de Vergara RG, Oliva Hernández C y Domenech Martínez E. Patología respiratoria en los adolescentes y hábitos tabáquico. Arch Bronconeumol 2000; 36 (en prensa).
22 Larsson L. Incidence of asthma in Swedish teenagers: relation to sex and smoking habits. Thorax 1995; 50:260-264.
23 Ferrís i Tortajada J, López Andreu JA, García i Castell J, Berbel Tornero O, Rausell Segarra I y Navaro Pérez R. Tabaquismo como factor de riesgo para la enfermedad cardiovascular. Prevención pediátrica. Rev Esp Pediatr 1999; 55 (5): 457-467.
24 Morrow JD, Frei B, Longmire AW, Gaziano JM, Lynch SM, Yu Shyr et al. Increase in circulating products of lipid peroxidation (F2- Isoprostanes) in smokers. Smoking as a cause of oxidative damage. N Engl J Med 1995; 332: 1198-1203.
25 Palau Bondía J, Reparaz Abaitua F, Elcarte López R, Iñigo Martínez J, Ferreiro Mazón H, Aldaz Izurzu Y et al. Distribución de las variables lipídicas en adolescentes fumadores. An Esp Pediatr 1997; 46: 245-251.
Tabla I
Test de Fagerström
|
Puntos |
1. Número de cigarrillos que fuma al día |
|
De 1 a 15 |
0 |
De 16 a 25 |
1 |
Más de 26 |
2 |
2. El tiempo que pasa desde que se levanta hasta que fuma |
|
Menos de 30 minutos |
1 |
Mayor de 30 minutos |
0 |
3. ¿Fuma más por las mañanas? |
|
Si |
1 |
No |
0 |
4. La cantidad de nicotina de los cigarrillos que fuma es |
|
Menor de 0.9 mg |
0 |
De 0.9 a 1.2 mg |
1 |
Mayor de 1.3 mg |
2 |
5. ¿Fuma en lugares prohibidos? |
|
Si |
1 |
No |
0 |
6. ¿Fuma cuando está enfermo? |
|
Si |
1 |
No |
0 |
7. ¿Qué cigarrillo le produce mayor placer? |
|
El primero del día |
1 |
Otros |
0 |
8. ¿Se traga el humo? |
|
Siempre |
2 |
A veces |
1 |
Nunca |
0 |
Volaración: de 0 a 6 puntos, dependencia moderada; más de 6 puntos, dependencia alta.
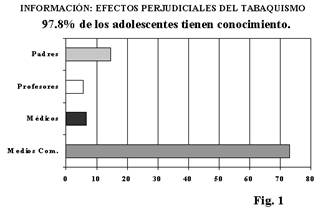
Figura 1. Conocimiento de los adolescentes de los efectos perjudiciales del tabaco.

Figura 2. Exposición al tabaco: niveles de cotinina en saliva del niño.
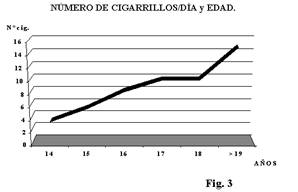
Figura 3. Consumo de tabaco según la edad.
|